بیماری لوپوس در بارداری یک بیماری شایع نیست اما کسانی که مبتلا به بیماری لوپوس هستند بهتر است قبل از بارداری با دکتر مشورت کنند و درمان ها و کنترل های لازم را دریافت کنند. تانما در این مطلب بر علائم و علل بیماری لوپوس و روش درمان لوپوس اشاره کرده است؛
بیماری لوپوس چیست؟
لوپوس یک بیماری خودایمنی است، که در آن سیستم ایمنی بدن به بافت ها و اندام های خود حمله می کند. التهاب ناشی از لوپوس می تواند بر بسیاری از سیستم های مختلف بدن مانند مفاصل، پوست، کلیه ها، سلول های خونی، مغز، قلب و ریه تاثیر بگذارد.
منشاء بیماری لوپوس
لوپوس زمانی که سیستم ایمنی بدن به بافت های سالم بدن حمله می کند، اتفاق می افتد (بیماری خودایمنی). احتمال دارد که لوپوس نتیجه ی ادغام زمینه های ژنتیکی و محیطی باشد، به این صورت که فرد مستعد به لوپوس از نظر ژنتیکی با قرار گرفتن در معرض یک عامل محیطی، علائم لوپوس را نشان می دهد، با این حال در اغلب موارد علت لوپوس ناشناخته است.
عوامل خطرزا
- نور خورشید
- عفونت ها
- سیگار کشیدن
- داروها
- هورمون ها
- جنسیت
- سن
- نژاد
- سابقه ی خانوادگی
منشاء بیماری لوپوس
شیوع بیماری لوپوس
لوپوس در سراسر دنیا شناخته شده است. بنظر می رسد که بیماری در امریکایی-افریقایی ها، اسپانیایی ها، آسیایی ها و بومی های امریکایی شایع تر باشد. در اروپا شیوع لوپوس 2500/1 می باشد وحدود 15% ازهمه بیماران لوپوسی قبل از 18 سالگی تشخیص داده می شوند.شروع لوپوس قبل از 5 سالگی نادر می باشد و قبل از سن بلوغ ناشایع است.
اغلب، خانم های در سنین باروری 45-15سالگی مبتلا می شوند و در این گروه سنی،نسبت خانم ها به آقایان 9 به 1 می باشد. قبل از بلوغ میزان ابتلا در آقایان بالاتر است و حدود یک بیمار از هر 5 کودک مبتلا به لوپوس ، مذکر هستند.
انواع بیماری لوپوس
لوپوس اریتماتوی سیستمیک
رایج ترین نوع لوپوس که به صورت سیستمیک است و بر سراسر بدن تاثیر می گذارد و جدی تر از سه دسته ی دیگر است.
لوپوس دیسکوئید یا جلدی
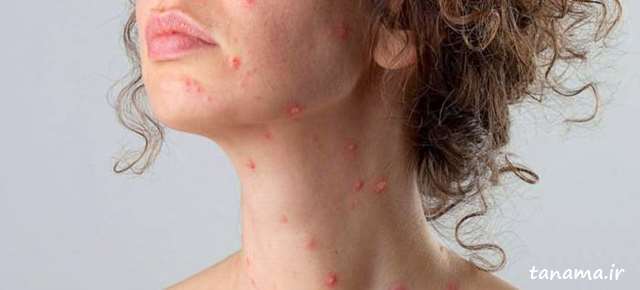
در لوپوس اریتماتوز دیسکوئیدی و یا لوپوس پوستی، علائم تنها روی پوست تاثیر می گذارد. ضایعات روی صورت، گردن و پوست سر ظاهر می شود. پوست ناحیه ی درگیر ممکن است ضخیم و زبر شود یا به صورت جای زخم باقی بماند و این ضایعات ممکن است از چند روز تا چند سال باقی بمانند و یا عود کنند. این نوع لوپوس بر اعضای داخلی بدن تاثیر نمی گذارد، اما حدود ۱۰ درصد از افراد مبتلا به لوپوس دیسکوئید به لوپوس سیستمیک مبتلا می شوند.
لوپوس ناشی از دارو
علائم لوپوس سیستمیک در حدود ۱۰ درصد از افراد به دلیل واکنش به برخی از داروها تظاهر پیدا می کند، که حدود ۸۰ دارو باعث ایجاد این بیماری می شوند و شامل برخی از داروهای ضد تشنج، ضد فشار خون، داروهای تیروئیدی، آنتی بیوتیک ها، ضد قارچ ها و قرص های ضد بارداری خوراکی هستند. لوپوس ناشی از دارو معمولا پس از قطع مصرف دارو، بهبود پیدا می کند. داروهایی که معمولا با این نوع لوپوس همراه هستند، عبارتند از:
- هیدرالازین، داروی ضد فشارخون
- پروکائین آمید، داروی آریتمی قلبی
- ایزونیازید، آنتی بیوتیک جهت درمان سل
لوپوس نوزادی
بیشتر نوزادان متولد شده از مادران مبتلا به لوپوس سیستمیک سالم هستند، با این حال، در حدود ۱ درصد از نوزادان زنان مبتلا به آنتی بادی های مربوط به لوپوس، به لوپوس نوزادی مبتلا می شوند. این زنان ممکن است علائم لوپوس سیستمیک، سندرم شوگرن داشته باشند و یا هیچگونه علائمی را نشان ندهند. سندرم شوگرن یکی دیگر از بیماری های خودایمنی است که اغلب همراه با لوپوس اتفاق می افتد. علائم کلیدی آن شامل خشکی چشم ها و دهان است.
نوزادان مبتلا به لوپوس نوزادی در زمان تولد علائمی همچون ضایعات پوستی، مشکلات کبدی و حدود ۱۰ درصد کم خونی دارند. ضایعات معمولا بعد از چند هفته از بین می روند، با این حال، برخی از نوزادان دچار نقص مادرزادی قلبی می شوند، که در آن قلب نمی تواند عمل پمپاژ طبیعی و ریتمیک را تنظیم کند و در این حالت به یک ضربان ساز نیاز است و می تواند یک وضعیت تهدید کننده ی زندگی باشد.
انواع بیماری لوپوس
علائم بیماری لوپوس
- خستگی
- تب
- از دست دادن اشتها و کاهش وزن
- درد، خشکی و تورم مفاصل و ماهیچه ها
- تورم در پاها یا اطراف چشم ها
- تورم غدد یا غدد لنفاوی
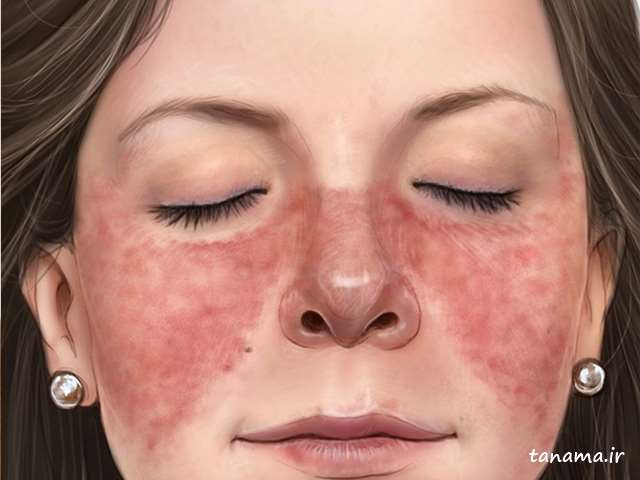
- ضایعه ی پروانه ای شکل بر روی صورت در ناحیه ی گونه ها و پل بینی یا وجود ضایعات در سایر قسمت های بدن
- ضایعات پوستی که با قرار گرفتن در معرض آفتاب ظاهر و یا بدتر می شوند (حساسیت به نور)
- انگشتان دست و پا که در هنگام سرد شدن و یا در دوره های استرس زا سفید یا آبی می شوند (پدیده رینود)
- زخم دهان
- تنگی نفس
- درد قفسه سینه در اثر تنفس عمیق
- خشکی چشم ها
- ریزش غیر معمول موها
- سردرد، گیجی و از دست دادن حافظه
عوارض بیماری لوپوس
کلیه ها
لوپوس می تواند باعث آسیب جدی به کلیه ها شود و نارسایی کلیه یکی از علل اصلی مرگ در افراد مبتلا به لوپوس است.
مغز و سیستم عصبی مرکزی
اگر لوپوس مغز را درگیر کند، ممکن است باعث سردرد، سرگیجه، تغییرات رفتاری، مشکلات بینایی و حتی سکته ی مغزی یا تشنج شود. بسیاری از افراد مبتلا به لوپوس دچار مشکلات حافظه ای می شوند و ممکن است در بیان افکار خود با مشکل مواجه باشند.
خون و رگ های خونی
لوپوس ممکن است منجر به مشکلات خونی، از جمله کم خونی و افزایش خطر خونریزی یا لخته شدن خون شود، همچنین می تواند باعث التهاب عروق خونی (واسکولیت) شود.
ریه
لوپوس باعث افزایش شانس التهاب حفره قفسه سینه (پلوری) می شود که منجر به تنفس دردناک می شود. خونریزی ریه و پنومونی نیز امکان پذیر است.
قلب
لوپوس می تواند باعث التهاب عضلات قلب، شریان ها یا غشای اطراف قلب (پریکاردیت) شود. شانس ابتلا به بیماریهای قلبی _عروقی و حملات قلبی نیز به شدت افزایش می یابد.
عفونت
افراد مبتلا به لوپوس به عفونت آسیب پذیرتر هستند زیرا هم بیماری و هم درمان می توانند سیستم ایمنی بدن را تضعیف کنند.
سرطان
به نظر می رسد که لوپوس خطر ابتلا به سرطان را افزایش می دهد؛ با این وجود خطر آن کم است.
مرگ بافت استخوانی (نکروز آواسکولار)
زمانی که خونرسانی به استخوان کاهش یابد، رخ می دهد و منجر به شکستگی های کوچک استخوانی و در نهایت فروپاشی استخوان می شود.

عوارض بیماری لوپوس
تشخیص بیماری لوپوس
الف)تست های آزمایشگاهی
- آزمایش شمارش خون کامل
- سرعت رسوب گلبول قرمز Erythrocyte sedimentation rate
- ارزیابی کامل کبد و ریه
- آنالیز ادرار
- آزمایش آنتی بادی ضد هسته ای (Antinuclear antibody (ANA) test)
ب)روش های تصویر برداری
- عکس برداری اشعه ایکس از سینه
- اکوی قلبی
- نمونه برداری
پیشگیری از بیماری لوپوس
از لوپوس نمی توان پیشگیری کرد،اگرچه ،کودک مبتلا باید از تماس با شرایط خاصی که ممکن است باعث به راه افتادن بیماری و یا عود بیماری شود (مثل تماس با نور خورشید بدون استفاده از ضد آفتاب ،بعضی از عفونتهای ویروسی ، استرس ،هورمونها وداروهای خاص ) اجتناب کند.
درمان لوپوس
در حال حاضر برای بیماری لوپوس هیچ درمانی وجود ندارد، اما افراد می توانند علائم و عوارض خود را با تغییر سبک زندگی و دارو کنترل کنند.
الف)درمان دارویی
داروهای ضد التهاب کورتیکواستروئید
به منظور کاهش التهاب یا کاهش سطح فعالیت های خودایمنی بدن در موارد خفیف بیماری از داروهای ضد التهاب کورتیکواستروئید و در موارد شدید از داروهای سیتوتوکسیک (شیمی درمانی) استفاده می شود. داروهای ضدالتهاب غیر استروئیدی در کاهش التهاب و درد عضلات، مفاصل و سایر بافت ها مفید هستند، از جمله آسپرین، ایبوپروفن، ناپروکسن و سولینداک، که شایعترین عوارض آنها ناراحتی معده، دردهای شکمی و زخم معده است، بنابراین توصیه می شود که جهت کاهش این عوارض همراه با غذا خورده شود.
داروهای ضد مالاریا
داروهای ضد مالاریا از جمله هیدروکلروکین نیز بر روی سیستم ایمنی اثر می گذارد و از عود لوپوس جلوگیری می کند.
داروهای سرکوب کننده ی سیستم ایمنی
از جمله آزاتیوپرین، مایکوفنولات موفتیل و متوتروکسات نیز کمک کننده هستند و عوارض جانبی آن ها شامل افزایش خطر ابتلا به عفونت، آسیب کبدی، کاهش باروری و افزایش خطر ابتلا به سرطان می باشد.
داروهای بیولوژیک
مانند بلیمومب که به صورت داخل وریدی استفاده می شود و عوارضی همچون حالت تهوع، اسهال و عفونت و به ندرت بدتر شدن افسردگی را ممکن است به دنبال داشته باشد. ریتوکسی مب را می توان در موارد مقاوم لوپوس استفاده کرد و عوارض جانبی آن شامل واکنش آلرژیک به تزریق داخل وریدی و عفونت است.

درمان بیماری لوپوس
ب)درمان های جایگزینی و خانگی
- اعمال حرارت و سرما
- شرکت در فعالیت های آرام سازی یا مراقبه، از جمله یوگا و تای چی
- در صورت امکان انجام منظم ورزش
- اجتناب از قرار گرفتن در معرض آفتاب
- تا حد امکان، اجتناب از استرس
بیماری لوپوس در بارداری
زنانی که مبتلا به لوپوس هستند هنوز هم می توانند باردار شوند و فرزندان سالم داشته باشند. با این حال ، بارداری در زنان مبتلا به لوپوس پر خطر محسوب می شود. دلیلش این است که زنان مبتلا به لوپوس ممکن است در معرض خطر ابتلا به انواع خاصی از عوارض قرار بگیرند، از جمله:
- شعله ور شدن بیشتر لوپوس
- پره اکلامپسی (فشار خون مرتبط با بارداری)
- فشار خون بالا
- مشکلات کلیوی
- دیابت
همچنین برخی از زنان مبتلا به لوپوس در هنگام بارداری در معرض خطر ویژه ای قرار دارند. شامل زنان دارای لوپوس می شود که اختلالات زیر را هم دارند:
- در ۶ ماه گذشته شعله ور شدن لوپوس داشته اند
- فشار خون بالا (هایپرتنشن)
- نارسایی قلبی
- بیماری ریه
- بیماری یا نارسایی کلیه
- سابقه قبلی پره اکلامپسی
بنابراین اگر می خواهید باردار شوید، مطمئن شوید که لوپوس شما به درستی کنترل می شود، به طور ایده آل به مدت ۶ ماه در بهبودی قرار گرفته اید. همچنین مناسب است با یک متخصص زنان و زایمان ملاقات داشته باشید. بیشتر زنان مبتلا به لوپوس نوزادان سالم بدنیا می آورند. بسیار نادر است ، اما گاهی اوقات زنان مبتلا به لوپوس می توانند نوزاد مبتلا به لوپوسِ نوزادی به دنیا بیاورند. این نوع لوپوس معمولاً بعد از چند ماه از بین می رود. اما ممکن است برخی از نوزادان مبتلا به لوپوس نوزادی دارای نقایص جدی در قلب باشند.
تأثیر بیماری لوپوس بر روند بارداری
تأثیر بیماری لوپوس بر زایمان
پزشک شما روشی را برای زایمان شما طرح ریزی می کند ، این روش یا سزارین است و یا زایمان طبیعی از راه واژن. وی این روش را در زمان زایمان برای حفظ سلامتی شما و فرزندتان انجام می دهد. بسیاری از خانم هایی که لوپوس دارند، برای آن ها زایمان واژینال انجام می شود.
ولی اگر مادر و یا کودک تحت استرس و تنش باشند، ممکن است سزارین برای آن ها روش کم خطر تر و ایمن تری باشد و زایمان با این روش سریع تر انجام شود. اگر شما در طی بارداری از استروئید ها استفاده کرده باشید، پزشک شما دوز آن را در زمان زایمان افزایش می دهد.
تأثیر بیماری لوپوس بر جنین
احتمال سقط جنین در زنان مبتلا به لوپوس افزایش می یابد، همچنین زنانی که لوپوس دارند، ممکن است خطر بیشتری از نظر عوارض بارداری داشته باشند. به نظر نمی رسد که احتمال داشتن فرزند با نقص زمان تولد و یا عقب ماندگی ذهنی در آن ها در مقایسه با زنانی که لوپوس ندارند، بیشتر باشد.

بیماری لوپوس در بارداری
کنترل بیماری لوپوس در بارداری
تا وقتی که لوپوس حداقل برای 6 ماه تحت کنترل نبود، از بارداری اجتناب کنید. این مسئله به ویژه برای خانم هایی که بیماری کلیوی مرتبط با لوپوس دارند، صدق می کند. علاوه بر این که بایستی به طور منظم پزشک خود را ملاقات کنید و از برنامه های درمانی پیروی کنید، بسیاری از موارد هم هستند که شما می توانید برای مراقبت از خود و فرزندتان از آن ها بهره ببرید، این موارد عبارتند از:
- به اندازه ی کافی استراحت کنید. از افزایش وزن اضافی اجتناب کنید. اگر نیاز باشد پزشک شما را به متخصص رژیم درمانی ارجاع می دهد.
- از سیگار کشیدن و نوشیدن مقادیر زیاد الکل اجتناب کنید.
- اگر هر نوع علائم غیر عادی دارید، با پزشک خود در این رابطه صحبت کنید.
- اداره ی زایمان و داشتن فرزند سالم
درمان بیماری لوپوس در بارداری
برخی داروها را می توان در زمان بارداری مصرف کرد. در سایر موارد، ممکن است بر روی کودک شما اثرات سوء داشته باشد. پزشک شما ممکن است بخواهد تا آن ها را قطع کند و یا با برخی داروهای دیگر را جایگزین آن ها کند، در واقع قبل از آن که شما باردار شوید. داروهایی که نمی بایست در زمان بارداری استفاده شوند، عبارتند از:
- متوتروکسات ( MTX )
- سیکلوفسفاماید
- مایکوفنولات موفتیل
- لفلونامید
- وارفارین
همچنین بعضی از افراد از مکمل های گیاهی استفاده می کنند، با این حال راجع به ایجاد مسمومیت توسط آنها هشدار داده شده است، بنابراین حتما قبل از استفاده با پزشک خود مشورت کنید.




