بیماری هنوخ در کودکان شایع است و خوشبختانه دوره درمان چند هفته ای دارد و قابل درمان است. البته برای بررسی و تشخیص دقیق تر بیماری هنوخ باید بیمار برای مدتی تحت نظر باشد و آزمایش های لازم را انجام دهد تا در طولانی مدت این بیماری برایش عوارضی را به همراه نداشته باشد. تانما در این مطلب ضمن بیان علل و علائم بیماری هنوخ ، روش های تشخیص و مراقبت های درمانی هنوخ را نیز مطرح می کند؛
بیماری هنوخ چیست؟
بیمارِی هنوخ یک بیماری التهابی عروق کوچک است که در کودکان به ویژه در سنین 4 تا 12 سال را مبتلا می کند و عموما بدون عارضه جدی بعد از 2تا 4 هفته پایان می یابد. اغلب بیماران سابقه عفونت اخیر به ویژه در دستگاه تنفسی، واکسیناسیون و یا تماس با مواد شیمیایی را دارند و به همین دلیل بسیاری از اوقات اشتباها تشخیص بیماری های عفونی و یا آلرژی داده می شود. همچنین در خصوص انواع بیماری هنوخ نیز اطلاعاتی وجود ندارد.
شیوع هنوخ
غالبا بیماری هنوخ در کودکان مشاهده شده، به طوری که 90% موارد را سنین زیر 20 سال تشکیل می دهند. در واقع این بیماری بیش از همه در سنین 3 - 6 سال و در پسرها مختصری بیش از بیماران دختر دیده می شود و هیچگونه ارجحیت نژادی یا توزیع جغرافیایی برای بیماری وجود ندارد.
طبق بررسی ها بیشتر موارد بیماری هنوخ در اروپا و نیمکره شمالی در زمستان روی می دهد، اما بعضی موارد نیز در طی پائیز یا بهار اتفاق میافتدو تقریباُ در یکسال 20 مورد از هر 100 هزار کودک را گرفتار می کند.
منشاء بیماری هنوخ
علت بیماری یک واکنش خود ایمنی است که در عروق خونی کوچک در سراسر بدن رخ می دهد و باعث التهاب و گرفتاری مویرگ ها می شود.

منشاء بیماری هنوخ
علائم بیماری هنوخ
علائم شایع
مشکلات پوستی
علامت مشخص این بیماری ضایعات پوستی قرمز رنگ (خونریزی های بسیار کوچک زیرجلدی) و یا وسیع بصورت کبودی را تشکیل می دهند که قابل لمس هستند که تقریبا در تمام بیماران وجود دارد. این ضایعات بیشتر روی باسن و ساق پا و گاه در سطح خلفی بازوها و گاهی روی صورت دیده می شود. همزمان با این علائم تورم بافت نرم اطراف مفصل و اندامها هم دیده می شود.
درگیری مفصلی
در بیشتر بیماران التهاب و درد مفصل بخصوص مفصل زانو و مچ پا دیده می شود ( در ۸۰% موارد) که به صورت حاد رخ داده و بدون عارضه خودبخود و یا با داروهای ضد التهاب معمولی بهبود می یابد.
درگیری گوارشی
شایعترین علامت بیماران درد شکم است که ممکن است شدید و همراه استفراغ باشد. علت درد شکم خونریزی های کوچک در جدار روده ها (مشابه آنچه در پوست رخ می دهد) می باشد. علائم احتمالی دیگر اسهال و یا دفع خون مخفی یا آشکار در مدفوع و ندرتا مشکلات پیچش با در هم فرو رفتن روده ها می باشد.
این علائم در 50 تا 70 درصد بیماران دیده می شود ولی اکثر موارد علائم خفیف و محدود به درد شکم است وبا داروی ضد التهابی استروئید کنترل می شود. از مهمترین راههای کنترل و پیشگیری از عوارض گوارشی تغذیه نرم و سبک و گاهی قطع موقت تغدیه خوراکی است.
درگیری کلیوی
در 30 تا 50 درصد بیماران درگیری کلیوی وجود دارد که عموما دفع مخفی خون در ادرار است که بوسیله آزمایش ادرار مشخص می شود. به طور ناشایع درگیری کلیه ممکن است به صورت دفع خون پایدار یا آشکار و ندرتا به شکل دفع پروتئین می باشد.
درگیری دستگاه تناسلی
در حدود نیمی از پسران مبتلا درجات خفیف تا متوسطی از درگیری بیضه ها و دستگاه تنسلی به صورت تورم، قرمزی و درد بیضه ها وجود دارد که با پیچش بیضه ها اشتباه می شود.
درگیری سیستم عصبی
تعداد کمی از بیماران ممکن است علائم سردرد، تورم ناحیه جمجه و ندرتا تشنج را داشته باشند.
علائم اورژانسی
بروز علایمی مانند درد شکمی مقاوم به درمان (داروهای خوراکی)، استفراغ و عدم تحمل خوراکی, دفع خون در مدفوع، مدفوع سیاه قیری، وجود خون آشکار در ادرار، تورم بیضه ها و تشنج از علائمی است که در صورت بروز نیاز به بستری، بررسی بیشتر و احتمالا درمان داروئی (تزریقی) دارد.
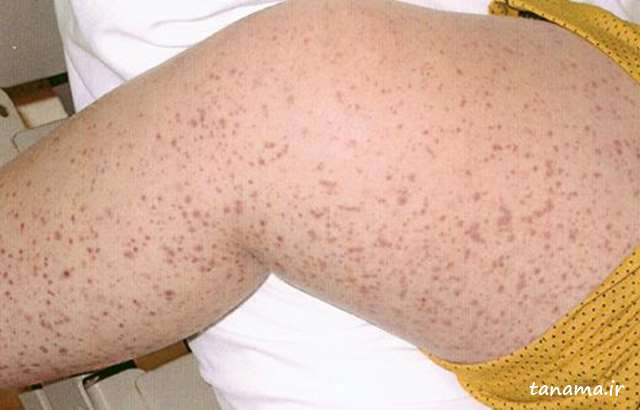
علائم بیماری هنوخ
عوارض هنوخ
اغلب طول مدت بیماری در حدود 2 تا ۴ هفته است. کمتر از نیمی از کودکان حداقل یک عود مجدد بیماری را در عرض یک دوره1 تا 2 ماهه خواهند داشت که نسبت به حمله نخست بیماری خفیف تر و کوتاهتر است. علائم پوستی بیماری با شدت کمتر و مدت کوتاهتر تا چند ماه ممکن است رخ دهد که نشانه فعالیت بیماری نیست.
به عبارت دیگر اغلب بیماران مبتلا با یا بدون دارو به طور کامل بهبود می یابند ولی ندرتا گرفتاری کلیه ممکن است به صورت مزمن باشد که نیازمند درمان دراز مدت می باشد. بنابراین از آنجا که نارسایی کلیه مهمترین عارضه این بیماری است، لازم است در کلیه بیمارانی که در فاز حاد بیماری دچار دفع پروتئین در ادرار می شوند،سالانه با اندازه گیری فشار خون و آزمایش ادرار مورد پیگیری قرار گیرند.
تشخیص بیماری هنوخ
تشخیص بیماری یک تشخیص بالینی است ولی آزمایشات خون، ادرار، مدفوع، سونوگرافی شکم و گاهی بیوپسی پوست می تواند برای تشخیص بیماری و یا عوارض آن کمک نماید.
پیشگیری از بیماری هنوخ
یک بیماری ارثی و مسری نبوده و نمی توان از آن پیشگیری کرد.
درمان بیماری هنوخ
بیش از نیمی از بیماران بدون نیاز به درمان و یا با درمان خفیف و کوتاه مدت بهبود می یابند. درمان علامتی شامل کنترل درد، تأمین آب بدن، رژیم غذایی نرم و کاهش فعالیت فیزیکی می باشد.
درمان دارویی بیماری هنوخ
بیشتر مبتلایان به بیماری هنوخ بدون اینکه نیازی به دارو داشته باشند بهبود پیدا میکنند . نهایت اینکه تا زمان حضور نشانه ها می توانند استراحت کنند.در صورت نیاز به درمان هم ،درمان اساساً حمایتی بوده و با کنترل درد یا با ضد درد های ساده مانند استامینوفن و یا درهنگامیکه تظاهرات مفصلی برجسته تر هستند با داروهای ضد التهابی غیر استروئیدی ، مانند ایبوپروفن و ناپروکسن انجام می پذیرد .
تجویز کورتیکواستروئیدها ( خوراکی یا گاهی داخل وریدی )در بیماران با نشانه های گوارشی شدید یا خونریزی و در موارد نادر بروز نشانه های شدید گرفتاری سایر دستگاه ها(مثلا ً بیضه ها ) ضرورت پیدا میکند. اگر بیماری کلیوی شدید باشد ، باید بیوپسی کلیوی انجام گیرد ودر صورت نیاز درمان همزمان کورتیکواستروئیدها و تضعیف کننده های سیستم ایمنی شروع شود.
در بیشتر موارد بیماری هنوخ، دارو درمانی ضروری نبوده و یا بطور کوتاه مدت تجویز می شود. به این ترتیب، هیچ عارضه جانبی مورد انتظار نیست.در موارد نادری که بیماری کلیوی شدیدبوده و نیاز به مصرف پردنیزون و داروهای تضعیف کننده های سیستم ایمنی بمدتی طولانی داشته باشد، عوارض جانبی داروها میتواند مسئله ساز باشند.
درمان بیماری هنوخ در کودکان
کنترل و مراقبت های درمانی هنوخ
فعالیت آموزشی
در مرحله حاد بیماری ،تمام فعالیت های فیزیکی معمولاً محدود می شود و شاید هم نیاز به استراحت در بستر داشته باشد.بعد از بهبودی، کودکان میتوانند مجددا ً به مدرسه رفته و زندگی عادی خود را شروع کنند و در تمام فعالیت های عادی زمان سلامتی خود شرکت جویند.
فعالیت ورزشی
تمام فعالیت ها تا حد قابل تحمل قابل انجام است.به این ترتیب توصیه کلی براین است که به بیماران اجازه شرکت در فعالیت های ورزشی داده شده و به این اطمینان نمود که در صورت بروز مشکلی در مفصل فعالیت خود را متوقف خواهند کرد و تنها به معلمین ورزشی در مورد پیشگیری از آسیب های حین ورزش خصوصاً در نوجوانان هشدار داده شود.
اگرچه فشار های مکانیکی برای مفصل ملتهب نمی تواند حسنی داشته باشد اما عموماً با در نظر گرفتن اینکه خطر آسیب فیزیکی جزئی و قابل بهبود بسیار کمتر از آسیب روحی کودک ناشی از محدود کردن وی از ورزش کردن با دوستان بخاطر بیماری اش می باشد.
رژیم غذایی
هیچگونه مدرکی مبنی بر تأثیر رژیم غذایی بر روی بیماری وجود ندارد.بطور کلی ، کودک باید رژیم غذایی طبیعی و متناسب با سنش را دریافت کند.یک رژیم غذایی متوازن حاوی مقادیر کافی پروتئین ، کلسیم و ویتامین ها برای هرکودک در حال رشد توصیه میگردد.از پر خوری در بیماران در حال دریافت کورتیکواستروئیدها بایدجلوگیری کرد، زیرا این داروها ممکن است اشتها را افزایش دهند.
واکسیناسیون
انجام واکسیناسیون باید به تعویق افتد و زمان انجام مجدد آن با نظر متخصص کودکان خواهد بود .بطور کلی ،بنظرنمی رسد واکسیناسیون موجب تشدید فعالیت بیماری و یا بروز عوارض جانبی شدید در کودکان مبتلا گردد.با این وجود ، معمولاً استفاده از واکسن های ویروسی زنده تضعیف شده بدلیل فرضیه خطر تحریک ایجاد عفونت برای بیماران دریافت کننده دوزهای بالای داروهای تضعیف کننده سیستم ایمنی یا داروهای بیولوژیک خودداری می شود.



